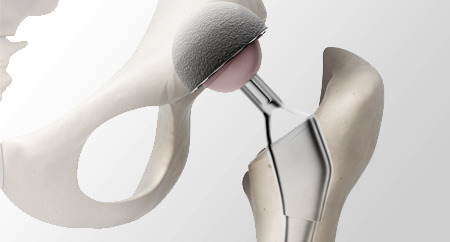
人工股関節手術は、1890年代に象牙による人工関節が使用されて以来目覚ましい開発の発展を遂げ、股関節の治療においては最も躍進し続けている分野です。 15年といわれた人工関節の寿命も今では30年以上もつものまで開発されています。
その耐久性とQOL(Quality Of Life:生活の質)を重視した考えから、若年者や早期の患者様にも盛んに勧められるようになり、 短期入院を謳った欧米式MIS(Minimally Invasive Surgery)が日本でも導入されるになったことは大きな話題を呼んでいます。 また最近の傾向としては、主要都市を中心に各地に人工関節センターが設立され、寝たきり予防へ向けた国の政策も垣間見えます。
しかしながら、人工関節の宿命的な課題として、挿入物の弛みや活動性の高い場合の破損が心配されます。 これまでにも、人体に埋めた人工関節から骨融解が生じ、リコールに発展した事例が報告され、さらに近年の研究では、人工関節挿入後の循環器系(心臓や血管など)や呼吸器系への影響などが指摘され、依然として未知の問題も抱えています。
手術の内容や方法についても、この数年で飛躍的に進歩しています。 これまでは通常、お尻側を大きく筋肉も切り(後方侵入)、人工関節を設置していましたが、最近では筋肉へのダメージを考慮して、太もも側から(前方侵入や前側方侵入)の手術方法が主流になりつつあります。
さらに、より正確性を重視し、ロボットによるナビゲーションシステムも採用されるようになりました。 こうした医療技術の革新により、手術の所要時間も短縮傾向にあり、手術前準備の貯血を行わない施設も増えてきました。
医療機関や執刀する医師により技術や考え方は様々ではありますが、身体への負担は確実に少なくなっています。 そのため、手術後のリハビリも簡素化され、これまでは通常2〜3週程度のリハビリが必要と考えられていましたが、今では早ければ3〜5日程度で退院を促されます。手術後の経過が順調であれば、2〜3週間で職場復帰も可能となり、その後は担当医の指示のもと経過観察となります。
人工股関節手術後のリスクとしては、一般的には緩みや摩耗による再手術、細菌感染、脱臼などがあり、これらについては手術前に説明されます。
一方でリハビリ的に最も身近なリスクとしては「脚長差(きゃくちょうさ)」の問題が考えられます。 手術後、左右の脚の長さが異なることで、歩きにくさを訴え、反対側の股関節に痛みが生じることさえあります。 この数年、手術技術が進歩しても、脚長差の問題だけは未だ解決されていないように思われます。
医師の間でも手術肢位(横向き、仰向けなど)を工夫したり、技術的な問題の解消に努めているようですが、手術を行うタイミングが早過ぎたり、特に片側例の場合には、注意が必要です。
例えば、70代のある女性は、股関節の痛みから数件の整形外科などで診察を受けていましたが、年齢を理由に薬物療法で経過観察していました。 中々改善がみられないため、何とか痛みと歩き方を回復したいとの思いでginzaplusでの施術を受け、順調に改善されました。
ところが、状態が良くなっていたにもかかわらず(「手術前」の動画)、定期通院の医師からは「今すぐ手術を行わないといずれ歩けなくなる」と人工股関節による手術を勧められ、2度目の診察時には既に手術の準備に入る状態。 ご本人は迷った末に最終的には手術を決断されましたが、手術後は、脚長差の影響から正常な歩行も困難な状況です(「手術後」の動画)。 手術前よりも深刻な状態となっているにも関わらず、十分なフォローも無く、既に大学病院でのリハビリも打ち切られてしまいました。
こうなると次に心配されるのが、反対側の痛みです。 かばって歩き続ければ、反対側の健康な股関節にまで負担が生じます。 片側を手術するともう片側も人工関節にされる方が多いように、リハビリ期間が十分ではなかったり、きちんとした指導が理学療法士により提供されていないと、早い方では1年ももたないうちに更なる手術を迫られることがあります。
また、たとえ手術後の経過が順調であったとしても、手術前の姿勢や歩き方の癖は手術をしても治らない事も多く、手術+リハビリはセットとして考えることが大切です。 特に、本症例のように、いわゆる二次性の変形性股関節症、つまり、経過が長く、高齢による筋力低下が顕著な場合には、手術後のリハビリは不可欠です。
手術方法だけに囚われず、手術後のリハビリ体制を含め、担当医師ともよく話し合い、ご自身の状態に合わせた治療方法を選択されることが、術後の不満解消にも繋がります。
骨切り手術とは、文字通り骨を切る手術で、人工物を使用せずに、自分の骨で治せるというメリットがあります。
日本では1960年代に「寛骨臼回転骨切り術」(RAO:Rotational Acetabular Osteotomy)が考案され、日本整形外科学会でも推奨される最もポピュラーな骨切り術として、現在もなお普及し続けています。 その後、RAOをベースに手術方法にも改良が加えられ、傷口が小さく、身体への負担がより少ない方法としてCPO:Curved Periacetabular OsteotomyやSPO:Spherical Periacetabular Osteotomyなどが考案され、一部の医療機関で実践されています。 また、進行期の変形性股関節症患者様を対象にキアリ骨切り術があります。
医療者間でも、生まれ持った股関節に勝るものはない、との意見もあれば、早期に人工にすべきとの考えもあり、股関節の機能を復活させるための手術方法が、患者様個人の価値観やライフスタイルに合わせ選択できる時代へと変化しています。
実際、年齢的に人工関節はまだ早く、症状がそれほど深刻でない症例に対して、「予防」を目的に骨切り手術が勧められることがあります。
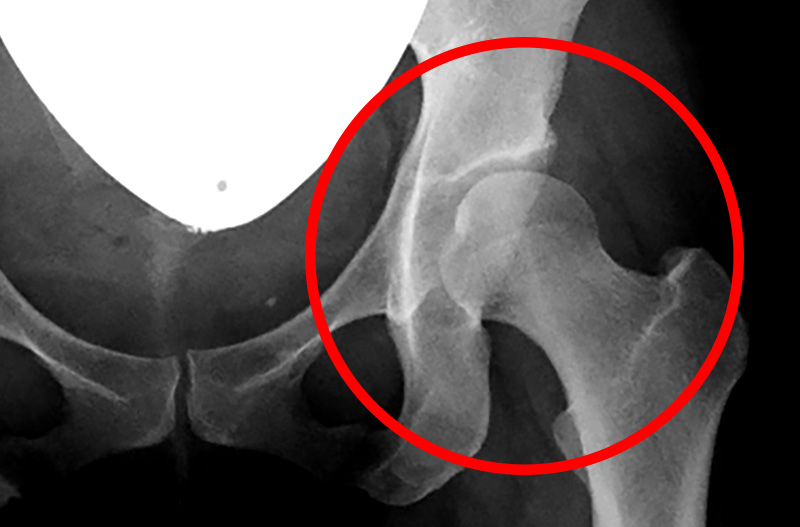
▲CPO手術前
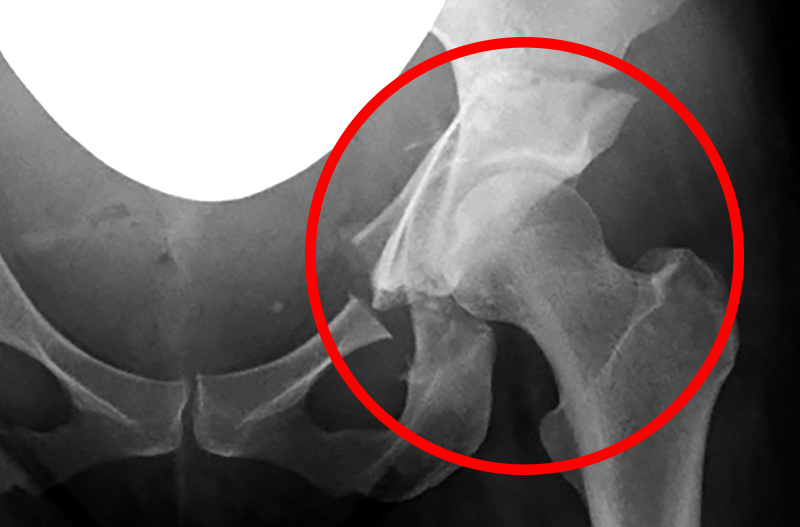
▲CPO手術直後
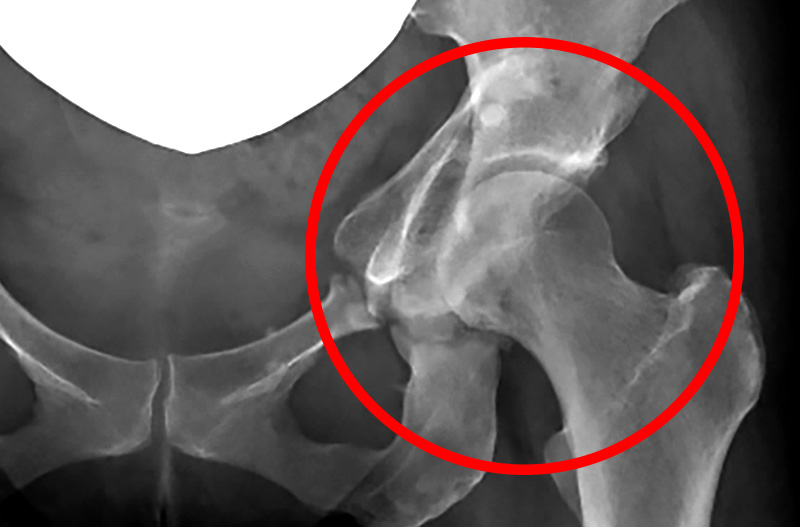
▲CPO手術後1年経過
▲CPO手術後2年経過
日本では、変形性股関節症の原因の約8割が臼蓋形成不全(寛骨臼形成不全)に起因するとの報告から、主に、若年者で臼蓋形成不全(寛骨臼形成不全)、関節軟骨が残存していれば、RAOが勧められることがあります。
CPOも同様の目的に行われますが、最も大きな相違点としては、RAOは股関節の外側(手術肢位:横向き)からアプローチし、お尻の横や後ろ側の筋肉を切離する必要があるのに対して、CPOでは、前方から(手術肢位:仰向け)のアプローチのため、多くの筋群は温存(低侵襲)されます。
女性の場合は特に気になる傷跡も、RAOでは骨盤から太ももにかけて大きく残りますが、CPOでは、前方10cmほどで下着の中にも隠れる程です。
さらに近年では、RAOでも侵襲による傷は縮小傾向にあります。 手術後のリハビリに関しても、早期離床へと推移し、かつてのように1週間ベッド上での安静は必要なくなりました。 骨切り手術でも、術後1週目から松葉杖歩行がはじまり、段階的に運動強度を上げ、社会復帰を目指していきます。
一方で骨切り手術のリハビリは人工関節手術よりも比較的リハビリが長期に渡り、復職までに3ヶ月〜半年を要します。 ライフイベント(出産、子育てなど)にも直結するため、計画的な決断が望ましいと思われます。
骨切り手術は、自分の骨で治せる安心感があり、学術的にも病期が進んだ例や、中高年の手術でも経過良好の報告もありますが、実際には変形性股関節症が進行してしまうリスクも抱えています。
その理由は、加齢に伴う筋力低下やホルモンバランスの悪化に伴い、骨の強度が低下するためと考えられます。 そのため、骨切り手術では、長期的な経過観察とリハビリを覚悟し、一生リハビリの心構えで向き合う必要があるかもしれません。
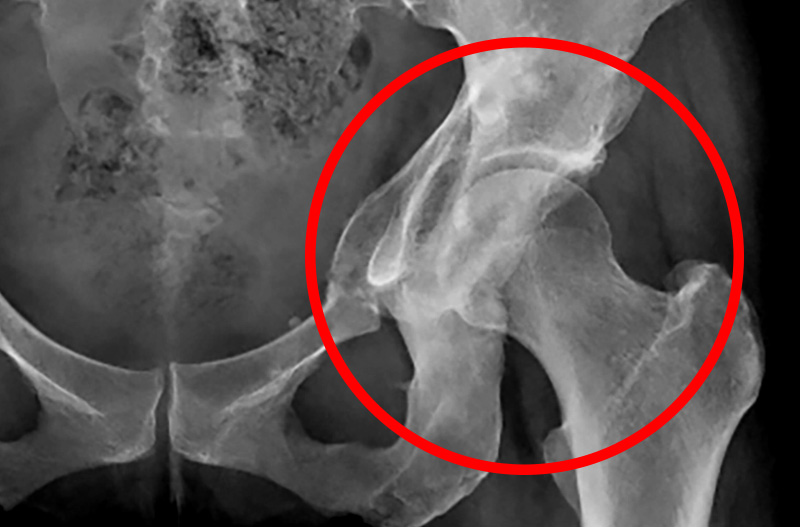
例えば、手術後のリハビリを目的にginzaplusへ来られたある女性(右レントゲン写真)は、2年前に医師に進められ骨切り手術(CPO)を実施しましたが、新たな痛み(手術をしていない側の膝の痛み)に悩まされ、杖を使用しないと歩けない状況となり、ご相談のためにお越しになりました。
病院でのリハビリは、手術後4ヶ月で杖なしでの歩行ができるようになったことで終了となりましたが、活動範囲が広がる事で次第に痛みが現れはじめていました。
手術前のレントゲン画像をみると、臼蓋形成不全ではありますが、非常に綺麗な股関節です。軟骨の隙間も十分に保たれていますし、骨の変形もありません。この時点で十分なリハビリが施されていれば、手術を避けられた可能性が高いとも思われますが、医療機関や医師の判断により骨切り手術が最良の手段と判断される事があります。
今回実施されたCPOという骨切り手術は、RAOに比べて小切開で施すことができ、メリットも多い手術方法ではあります。ただしご覧のように、恥骨と骨盤を「敢えて骨折させる」形の手術のため、骨同士の癒合に時間を要する場合があります。そのため股関節学会でも、偽関節や疲労骨折のリスクが報告されている手術方法となります。また、将来的に出産を希望される場合には、産道の広さにも影響を与えるため注意が必要です。
この方はその後ginzaplusにおいて1年間の施術を行い、幸い痛みは改善され、再び杖なし歩行が再び可能となりました。ただし、今後も加齢に伴う骨粗鬆症や骨密度の低下も懸念されるため、継続的に医師の診察を受ける事が望ましいと考えられます。
骨切り手術は、一般に比較的若年者では良好な成績を収めているとの報告もありますが、実際には、こうして若い方でもその後の経過に苦しんでいらっしゃいます。仕事や趣味、家事などでオーバーワークにならないように注意をし、定期的な医師の診察とリハビリ指導を欠かさないことが、症状の進行予防に不可欠と思われます。
股関節鏡視下術は、当初は膝や肩などで頻繁に用いられていた手法ですが、医療機器の開発もあり、現在では股関節にも応用されるようになりました。 2003年にアメリカの整形外科医師GanzらによってFAI(Femoroacetabular Impingement)という概念が提唱されることで、股関節鏡視下術が日本でも一気に広がりをみせました。
この時期に「臼蓋形成不全に伴う股関節唇損傷も股関節鏡で治療すれば、変形性股関節症の予防に繋がる」との考えが普及したため、当時は医療機関では「股関節唇損傷(疑い)」と診断され、手術を勧められた患者様も多かったのではないでしょうか。
実際、2010年以降はこの手法による手術件数が急速に増え、同時に、ginzaplusへの手術後のリハビリ依頼も急増しました。 その後は、股関節鏡視下術が有効な症例もあれば、逆に悪くなる例もあることがわかってきて、現在では特殊な例を除き、手術件数は減少傾向にあります。
実際の手術では全身麻酔、仰向けで行います。 股関節の隙間を確保するように両下肢を牽引し、股関節の外側に小さい穴を数カ所作り、内視鏡を入れ、損傷部位を切除または縫合する手術が股関節鏡によって行われます。
医療機関や術者によっては、腸骨や腸脛靭帯を移植したり、FAIに対しては大腿骨や骨盤側の骨を削るなど、様々な手法が用いられます。 手術後は、股関節唇損傷用のリハビリ実施計画が病院毎に用意され、それらを基本に理学療法士によるリハビリが行われます。
損傷部位が治癒されるのに要する期間はおおよそ3ヶ月といわれていますので、痛みに配慮し、損傷部位にストレスがかからないよう運動課題が設定されます。 痛みの程度に合わせ徐々に活動度を上げていきながら、アスリートでは3〜8ヶ月、一般の方では、半年での完治を目指します。
内視鏡と聞くと、安全で負担の少ないとのイメージもあるかもしれませんが、実際には、骨切り手術と同じくらいリハビリに苦労されている方がいらっしゃいます。 これまでにも独特な手術肢位から神経損傷や陰部擦傷が報告されており、実際にginzaplusにも、手術後の痛みの影響で移動能力にも支障を来たし、再手術を余儀なくされた方もご相談に来られました。
一時的に痛みが消失したかと思うと、また他の部位に痛みが生じたり、関節が急激に拘縮を起こし動かなくなる事さえあります。 これまで続けていた競技を諦めざるを得なかったケースや、人工関節の選択を迫られるケースもあります。
特にアスリートを対象とした場合、この手術を行うと、足首や膝、肘や肩など、手術部位から離れた場所で数ヶ月〜数年経って発症することが、海外の研究からも報告されています。
つまり、股関節はそれだけ身体運動にとって非常に重要な部位であるということを意味しています。 プロであっても一般アスリートであっても、手術を受けるにはあたっては、十分な情報収集と手術後を想定した充実したリハビリプログラムの提供が不可欠といえるでしょう。
このようなさまざまな症例に対応するため、ginzaplusでは、各種手術(縫合術、切除術、棚形成術など)後の様々な合併症、後遺症の改善に取り組んで来ております。手術後の影響でお悩みの場合は、一度ginzaplusまでご相談ください。